psoriaas(ketendav samblik) on krooniline, väga levinud nahahaigus, mida tuntakse iidsetest aegadest. Selle levimus erinevates riikides jääb vahemikku 0, 1–3%. Need arvud kajastavad aga ainult psoriaasi osakaalu teiste dermatoosidega patsientidel või selle esinemissagedust sisehaigustega patsientidel. Kuna haigus on sageli lokaalne ja passiivne, ei pöördu patsiendid tavaliselt meditsiiniasutustesse ja seetõttu ei registreerita end kuskil.
Peamine patogeneetiline seos, mis põhjustab nahalööbe ilmnemist, on suurenenud mitootiline aktiivsus ja epidermise rakkude kiirenenud vohamine, mille tulemuseks on asjaolu, et alumiste kihtide rakud "tõrjuvad" katvaid rakke, vältides nende keratiniseerumist. Seda protsessi nimetatakse parakeratoosiks ja sellega kaasneb rikkalik koorimine. Naha psoriaatiliste kahjustuste tekkes on suur tähtsus kohalikel immunopatoloogilistel protsessidel, mis on seotud erinevate tsütokiinide - kasvaja nekroosifaktori, interferoonide, interleukiinide, aga ka erinevate alampopulatsioonide lümfotsüütide - koostoimega.
Haiguse alguse käivituspunkt on sageli tõsine stress – see tegur esineb enamiku patsientide anamneesis. Teised käivitavad tegurid on nahatrauma, ravimite kasutamine, alkoholi kuritarvitamine ja infektsioonid.
Arvukad häired epidermises, pärisnahas ja kõigis kehasüsteemides on omavahel tihedalt seotud ega suuda eraldi seletada haiguse arengu mehhanismi.
Psoriaasi üldtunnustatud klassifikatsioon puudub. Traditsiooniliselt eristatakse tavalise (vulgaarse) psoriaasi kõrval erütrodermilist, artropaatilist, pustuloosset, eksudatiivset, gutaat-, palmoplantaarset vormi.
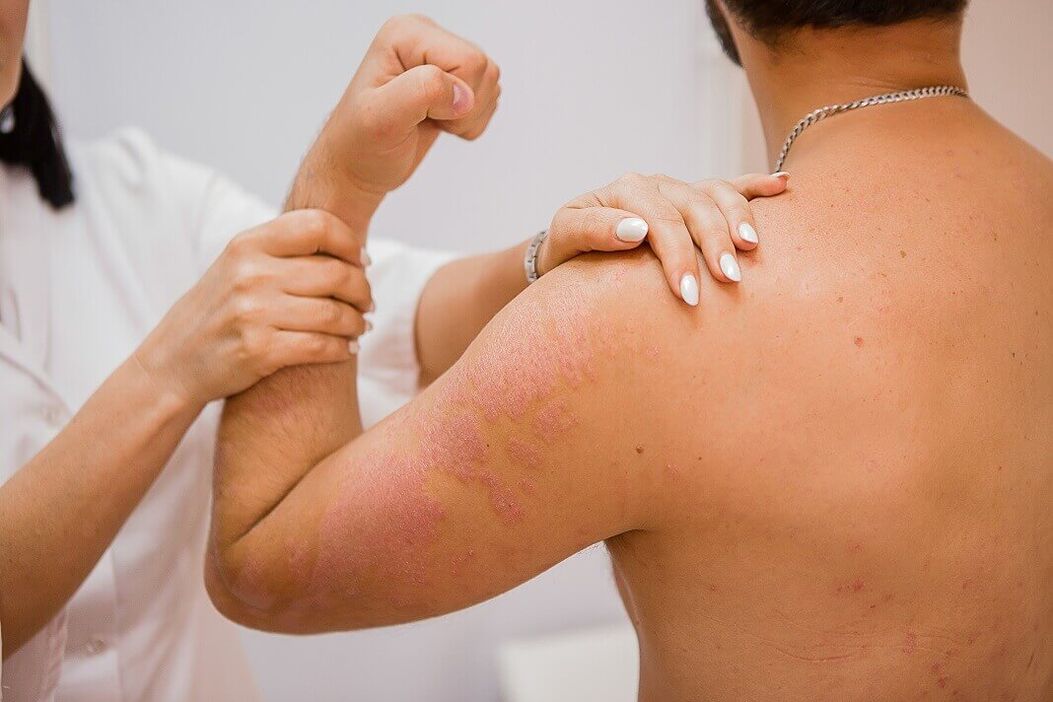
Tavaline psoriaas avaldub kliiniliselt tervest nahast selgelt piiritletud lamedate papulade moodustumisega. Paapulid on roosakaspunase värvusega ja kaetud lahtiste hõbevalgete soomustega. Diagnostilisest vaatenurgast tekib paapulide kraapimisel huvitav märkide rühm ja seda nimetatakse psoriaatiliseks triaadiks. Esiteks ilmneb "steariinilaikude" nähtus, mida iseloomustab kraapimisel suurenenud koorumine, mis muudab paapulide pinna steariinitilga sarnaseks. Pärast soomuste eemaldamist täheldatakse "terminali kile" nähtust, mis avaldub elementide märja läikiva pinna kujul. Pärast seda, edasise kraapimisega, täheldatakse "verekaste" nähtust - täpsete, mitteliituvate veretilkade kujul.
Lööve võib paikneda mis tahes nahaosas, kuid lokaliseerub peamiselt põlve- ja küünarliigeste ning peanaha nahal, kust haigus väga sageli algab. Psoriaatilisi papuleid iseloomustab kalduvus perifeerselt kasvada ja sulanduda erineva suuruse ja kujuga naastudeks. Naastud võivad olla isoleeritud, väikesed või suured, hõivates suuri nahapiirkondi.
Eksudatiivse psoriaasi korral muutub koorimise iseloom – soomused muutuvad kollakashalliks, kleepuvad kokku, moodustades tihedalt nahale liibuvad koorikud. Lööbed ise on heledamad ja paistes kui tavalise psoriaasi korral.
Peopesade ja taldade psoriaasi võib täheldada üksiku kahjustusena või kombineerituna kahjustustega teistes kohtades. See avaldub tüüpiliste papulo-naastude elementide kujul, samuti hüperkeratootiliste, kallusetaoliste kahjustuste kujul, millel on valulikud praod või pustuloossed lööbed.
Psoriaas mõjutab peaaegu alati küüneplaate. Kõige patognomoonilisem on küüneplaatidele teravate jäljendite ilmumine, mis annab küüneplaadile sarnasuse sõrmkübaraga. Samuti võib täheldada küünte lõtvumist, rabedaid servi, värvimuutusi, põiki- ja pikisuunalisi sooni, deformatsioone, paksenemist ja küünealust hüperkeratoosi.
Psoriaatiline erütroderma on üks raskemaid psoriaasi vorme. See võib areneda psoriaatilise protsessi järkjärgulise progresseerumise ja naastude sulandumise tõttu, kuid sagedamini esineb see ebaratsionaalse ravi mõjul. Erütrodermia korral omandab kogu nahk erkpunase värvuse, muutub turseks, infiltreerub ja tekib rikkalik koorumine. Patsiente häirib tugev sügelus ja nende üldine seisund halveneb.
Radioloogiliselt täheldatakse enamikul patsientidest mitmesuguseid muutusi osteoartikulaarses aparaadis ilma liigesekahjustuse kliiniliste tunnusteta. Sellisteks muutusteks on periartikulaarne osteoporoos, liigeste ahenemine, osteofüüdid ja luukoe tsüstiline puhastamine. Kliiniliste ilmingute ulatus võib varieeruda väikesest artralgiast kuni invaliidistuva anküloseeriva artroosi tekkeni. Kliiniliselt tuvastatakse liigeste turse, naha punetus kahjustatud liigeste piirkonnas, valu, piiratud liikumisvõime, liigeste deformatsioonid, anküloosid ja moonutused.
Pustuloosne psoriaas avaldub üldistatud või piiratud lööbe kujul, mis paikneb peamiselt peopesade ja taldade nahal. Kuigi selle psoriaasi vormi peamiseks sümptomiks on pustulite ilmumine nahale, mida dermatoloogias peetakse pustuloosse infektsiooni ilminguks, on nende villide sisu tavaliselt steriilne.
Guttate psoriaas areneb kõige sagedamini lastel ja sellega kaasneb äkiline väikeste papulaarsete elementide lööve, mis on hajutatud kogu nahas.
Psoriaas esineb meestel ja naistel ligikaudu võrdse sagedusega. Enamikul patsientidest hakkab haigus arenema enne 30. eluaastat. Paljudel patsientidel on seos ägenemiste ja aastaaja vahel: sagedamini ägeneb haigus külmhooajal (talvevorm), palju harvemini suvel (suvevorm). Tulevikus võib see sõltuvus muutuda.
Psoriaasi ajal on 3 etappi: progresseeruv, statsionaarne ja regressiivne. Progresseeruvat staadiumi iseloomustab kasv piki perifeeriat ja uute kahjustuste ilmnemine, eriti varasemate kahjustuste kohtades (isomorfne Koebneri reaktsioon). Regresseeruvas staadiumis väheneb või kaob infiltratsioon naastude ümbermõõdus või keskosas.
Vulgaarne psoriaas eristatakse parapsoriaasist, sekundaarsest süüfilisest, lame lihhenist, diskoidsest erütematoosluupusest ja seborroilisest ekseemist. Raskused tekivad palmoplantaarse ja artropaatilise psoriaasi diferentsiaaldiagnostikas.
Vulgaarse psoriaasi korral on elu prognoos soodne. Erütroderma, artropaatilise ja generaliseerunud pustuloosse psoriaasi korral on kurnatuse ja raskete infektsioonide tekke tõttu võimalik puue ja isegi surm.
Haiguse kestuse, remissiooni kestuse ja ägenemiste osas on prognoos ebakindel. Lööbed võivad eksisteerida pikka aega, aastaid, kuid sagedamini vahelduvad ägenemised paranemise ja kliinilise taastumise perioodidega. Märkimisväärsel osal patsientidest, eriti neil, kes ei allu intensiivsele süsteemsele ravile, on võimalikud pikaajalised spontaansed kliinilise taastumise perioodid.
Ebaratsionaalne ravi, iseravimine ja "ravitsejate" poole pöördumine halvendavad haiguse kulgu ning põhjustavad nahalööbe ägenemist ja levikut. Sellepärast on selle artikli peamine eesmärk anda lühikirjeldus selle haiguse kaasaegsetest ravimeetoditest.
Tänapäeval on psoriaasi raviks tohutult palju meetodeid, selle haiguse ravis kasutatakse tuhandeid erinevaid ravimeid. Kuid see tähendab ainult seda, et ükski meetoditest ei anna garanteeritud efekti ega ravi haigust täielikult välja. Pealegi ei tõstatata ravi küsimust – kaasaegne teraapia suudab vaid minimeerida nahailminguid, mõjutamata paljusid praegu tundmatuid patogeneetilisi tegureid.
Psoriaasi ravimisel võetakse arvesse lööbe vormi, staadiumi, levimuse astet ja keha üldist seisundit. Reeglina on ravi kompleksne, mis hõlmab väliste ja süsteemsete ravimite kombinatsiooni.
Patsiendi motivatsioon, perekondlikud asjaolud, sotsiaalne staatus, elustiil ja alkoholi kuritarvitamine on ravis väga olulised.
Ravimeetodid võib jagada järgmisteks valdkondadeks: välisteraapia, süsteemne teraapia, füsioteraapia, kliimateraapia, alternatiivsed ja rahvapärased meetodid.
Väline teraapia
Ravi väliste ravimitega on psoriaasi puhul ülimalt oluline. Kergetel juhtudel algab ravi kohalike meetmetega ja piirdub nendega. Reeglina on paikseks kasutamiseks mõeldud ravimitel vähem kõrvaltoimeid, kuid need on süsteemse ravi efektiivsusest madalamad.
Kaugelearenenud staadiumis tehakse välist ravi väga hoolikalt, et mitte põhjustada naha seisundi halvenemist. Mida intensiivsem on põletik, seda väiksem peaks olema salvide kontsentratsioon. Tavaliselt piirdub psoriaasi ravi selles etapis spetsiaalse kreemi, 0, 5–2% salitsüülsalvi ja ürdivannidega.
Statsionaarses ja taanduvas staadiumis on näidustatud aktiivsemad ravimid - 5-10% naftalani salv, 2-5% salitsüülsalv, 2-5% väävel-tõrva salv, samuti paljud muud ravimeetodid.
Kaasaegsetes tingimustes peab arst ravimeetodi või konkreetse ravimi valimisel juhinduma ametlikest protokollidest ja retseptidest, mille on välja töötanud juhtivad tervishoiuasutused. Föderaalne ravimite kasutamise juhend (väljaanne IV) soovitab psoriaasi põdevate patsientide lokaalseks raviks steroidseid ravimeid, salitsüülsalvi ja tõrvapreparaate.
Keskendume peamiselt juhendites märgitud ravimitele.
Niisutavad ained.Pehmendab psoriaatiliste elementide ketendavat pinda, vähendab naha pingulolekut ja parandab elastsust. Kasutage vitamiinidega lanoliinipõhiseid kreeme. Kirjanduse andmetel saavutatakse isegi pärast sellist kerget kokkupuudet kliinilised toimed (sügeluse, erüteemi ja koorumise vähenemine) kolmandikul patsientidest.
Salitsüülhappe preparaadid. Tavaliselt kasutatakse salve, mille kontsentratsioon on 0, 5–5% salitsüülhapet. Sellel on antiseptiline, põletikuvastane, keratoplastiline ja keratolüütiline toime ning seda saab kasutada koos tõrva ja kortikosteroididega. Salitsüülsalv pehmendab psoriaatiliste elementide kihilisi kihte ja suurendab ka kohalike steroidide toimet, suurendades nende imendumist, seetõttu kasutatakse seda sageli koos nendega.
Tõrva preparaadid. Neid on pikka aega kasutatud 5–15% salvide ja pastadena, sageli koos teiste kohalike ravimitega. Meie riigis kasutatakse puidutõrva (tavaliselt kase) salve, mõnes välisriigis - kivisöetõrvaga. Viimane on aktiivsem, kuid meie teadlaste hinnangul on sellel kantserogeensed omadused, kuigi arvukad väljaanded ja välismaised kogemused seda ei kinnita. Tõrv on oma toimelt parem kui salitsüülhape ning sellel on põletikuvastased, keratoplastilised ja koorimisvastased omadused. Selle kasutamine psoriaasi korral on tingitud ka selle mõjust rakkude proliferatsioonile. Tõrvapreparaatide määramisel tuleb arvestada selle fotosensibiliseeriva toimega ja neerufunktsiooni halvenemise ohuga nefroloogiliste haigustega inimestel.
Juuste pesemiseks kasutatakse tõrvaga šampoone.
Naftalani õli. Süsivesinike ja vaikude segu, sisaldab väävlit, fenooli, magneesiumi ja paljusid muid aineid. Naftalani õlipreparaatidel on põletikuvastased, imenduvad, sügelemisvastased, antiseptilised, koorivad ja taastavad omadused. Psoriaasi raviks kasutatakse 10–30% naftalani salve ja pastasid. Naftalani õli kasutatakse sageli koos väävli, ihtiooli, boorhappe ja tsinkpastaga.
Kohalik retinoidravi. Esimene efektiivne paikselt manustatav retinoid, mis on heaks kiidetud kasutamiseks psoriaasi ravis. Seda ravimit pole meie riigis veel registreeritud. See on veepõhine tarretis ja on saadaval kontsentratsioonides 0, 05 ja 0, 1%. Tõhususe poolest on see võrreldav tugevatoimeliste kortikosteroididega. Kõrvaltoimete hulka kuuluvad sügelus ja nahaärritus. Üks selle ravimi eeliseid on selle pikem remissioon võrreldes GCS-iga.
Praegu kasutatakse sünteetilisi hüdroksüantroone.
Loodusliku krüsarobiini analoogil on tsütotoksiline ja tsütostaatiline toime, mis põhjustab epidermise oksüdatiivsete ja glükolüütiliste protsesside aktiivsuse vähenemist. Selle tulemusena väheneb mitooside arv epidermises, samuti hüperkeratoos ja parakeratoos. Kahjuks on ravimil tugev lokaalne ärritav toime ja kui see puutub kokku terve nahaga, võib tekkida põletushaavu.
Sinepigaasi derivaadid
Need sisaldavad blisteraineid - sinepigaasi ja trikloroetüülamiini. Nende ravimitega ravi viiakse läbi väga ettevaatlikult, esmalt kasutatakse väikeste kahjustuste korral väikese kontsentratsiooniga salve üks kord päevas. Seejärel, kui see on hästi talutav, suurendatakse kontsentratsiooni, pindala ja kasutussagedust. Ravi viiakse läbi hoolika meditsiinilise järelevalve all, iganädalaste vere- ja uriinianalüüsidega. Nüüd neid ravimeid praktiliselt ei kasutata, kuid need on haiguse statsionaarses staadiumis väga tõhusad.
Tsinkpüritioon. Toimeaine toodetakse aerosoolide, kreemide ja šampoonide kujul. Sellel on antimikroobne, seenevastane ja antiproliferatiivne toime - see pärsib epidermise rakkude patoloogilist kasvu hüperproliferatsiooni seisundis. Viimane omadus määrab psoriaasi ravimi efektiivsuse. Ravim leevendab põletikku, vähendab psoriaatiliste elementide infiltratsiooni ja koorumist. Ravi viiakse läbi keskmiselt kuu aega. Peanaha kahjustustega patsientide raviks kasutatakse aerosooli ja šampooni, nahakahjustuste korral aerosooli ja kreemi. Ravimit kasutatakse 2 korda päevas, šampooni kasutatakse 3 korda nädalas. Meie riigis on alates 1995. aastast uuritud kõigi tsinkpüritionaadi ravimvormide kliinilist efektiivsust ja talutavust. Juhtivate dermatoloogiakeskuste järelduste kohaselt ulatub ravimi efektiivsus psoriaasiga patsientide ravis 85–90%. Nende ja teiste keskuste juhtivate spetsialistide perioodikas avaldatud andmete põhjal on kliiniline paranemine saavutatav 3–4-nädalase ravi lõpuks. Toime areneb järk-järgult, kuid on väga oluline, et ravi tulemused oleksid ilmsed esimese nädala lõpuks alates ravimi kasutamise alustamisest - sügelus väheneb järsult, koorumine kaob ja erüteem muutub kahvatuks. Selline kiire kliinilise toime saavutamine viib vastavalt patsientide elukvaliteedi kiirele paranemisele. Ravim on hästi talutav. Heakskiidetud kasutamiseks alates 3 eluaastast.
D-vitamiiniga salvid3. Alates 1987. aastast on kohalikuks raviks kasutatud sünteetilist D-vitamiini preparaati3. Arvukad eksperimentaalsed uuringud on näidanud, et kaltsipotriool pärsib keratinotsüütide proliferatsiooni, kiirendab nende morfoloogilist diferentseerumist, mõjutab naha immuunsüsteemi tegureid, mis reguleerivad rakkude vohamist, omab põletikuvastast toimet. Meie turul on 3 ravimit selles rühmas erinevatelt tootjatelt. Ravimeid kantakse kahjustatud nahapiirkondadele 1-2 korda päevas. D-ga salvide efektiivsus3vastab ligikaudu I, II klassi kortikosteroidsalvide toimele ja J. Koo järgi - isegi III klassile. Nende salvide kasutamisel ilmneb enamikul patsientidest (kuni 95%) ilmne kliiniline toime. Hea efekti saavutamiseks võib aga kuluda üsna kaua aega (1 kuust 1 aastani) ning kahjustatud piirkond ei tohiks ületada 40%. Lastel on selle ainega saadud positiivseid kogemusi. Ravimit manustati 2 korda päevas, selget toimet täheldati neljanda ravinädala lõpuks. Kõrvaltoimeid ei tuvastatud.
Kortikosteroidsed ravimid. Neid on meditsiinipraktikas kasutatud väliste ainetena alates 1952. aastast, mil esmakordselt näidati steroidide välise kasutamise efektiivsust. Praeguseks on ravimiturul registreeritud umbes 50 välispidiseks kasutamiseks mõeldud glükokortikosteroidset ainet. See raskendab kahtlemata arsti valimist, kellel peab olema teave kõigi ravimite kohta. Sama uuringu kohaselt on psoriaasi korral kõige sagedamini välja kirjutatud kortikosteroidide hulgas kombineeritud ravimeid.
Väliste kortikosteroidide terapeutiline toime tuleneb mitmest potentsiaalselt kasulikust toimest:
- põletikuvastane toime (vasokonstriktsioon, põletikulise infiltraadi eraldumine);
- epidermostaatiline (antihüperplastiline toime epidermise rakkudele);
- allergiavastane;
- lokaalne valuvaigistav toime (sügelemise, põletuse, valulikkuse, pigistustunde kõrvaldamine).
GCS-i struktuuri muutused mõjutasid nende omadusi ja aktiivsust. Nii ilmus üsna suur rühm ravimeid, mis erinevad oma keemilise struktuuri ja toime poolest. Hüdrokortisoonatsetaati tänapäeval psoriaasi puhul praktiliselt ei kasutata, seda kasutatakse kliinilistes uuringutes võrdluseks äsja toodetud ravimitega. Näiteks arvatakse, et kui hüdrokortisooni aktiivsust võtta ühena, siis on triamtsinoloonatsetoniidi aktiivsus 21 ühikut ja beetametasooni aktiivsus 24 ühikut. Teise klassi psoriaasiravimitest kasutatakse kõige sagedamini flumetasoonpivalaati kombinatsioonis salitsüülhappega ning moodsaimad on fluoreerimata kortikosteroidid. Minimaalse kõrvaltoimete riski tõttu on aklometasooniga salvid ja kreemid heaks kiidetud kasutamiseks tundlikel aladel (nägu, nahavoldid), laste ja eakate inimeste raviks, kui neid kasutatakse suurtele nahapiirkondadele.
Kolmanda klassi ravimite hulgas võib eristada fluoritud kortikosteroidide rühma. Nende ravimite (kuigi mitte psoriaasi puhul) kasutamise farmakoökonoomiline analüüs, mis seisnes andmetel hinna/ohutuse/tõhususe suhte uurimises, näitas beetametasoonvaleraadi puhul soodsaid näitajaid – ravitoime kiire areng, ravimi maksumus madalam. ravi.
Psoriaasi ravimisel tuleks alustada kergematest ravimitest ning korduvate ägenemiste ja kasutatavate ravimite ebaefektiivsuse korral anda tugevamaid. Ameerika dermatoloogide seas on aga populaarne järgmine taktika: esmalt kasutatakse kiire efekti saavutamiseks tugevat GCS-i ja seejärel viiakse patsient säilitusraviks üle mõõdukale või nõrgale ravimile. Igal juhul kasutatakse tugevaid ravimeid lühikeste kursuste jooksul ja ainult piiratud aladel, kuna kõrvaltoimed tekivad nende väljakirjutamisel tõenäolisemalt.
Lisaks sellele klassifikatsioonile jagunevad ravimid erinevate põlvkondade fluoritud, difluoritud ja fluorimata ravimiteks. Esimese põlvkonna fluorimata kortikosteroidid (hüdrokortisoonatsetaat) on fluoritud kortikosteroididega võrreldes tavaliselt vähem tõhusad, kuid kõrvaltoimete osas ohutumad. Nüüd on fluorimata kortikosteroidide vähese efektiivsuse probleem juba lahendatud - on loodud neljanda põlvkonna fluorimata ravimid, mis on tugevuselt võrreldavad fluoritud ja ohutuse poolest hüdrokortisoonatsetaadiga. Ravimi toime tugevdamise probleem ei lahendata mitte halogeenimise, vaid esterdamise teel. Lisaks efekti tugevdamisele võimaldab see kasutada esterdatud ravimeid üks kord päevas. Praegu eelistatakse psoriaasi korral paikseks kasutamiseks neljanda põlvkonna fluorimata kortikosteroide.
Standardsed kõrvaltoimed kohalike steroidide kasutamisel on naha atroofia, hüpertrichoosi, telangiektaasia, pustuloossete infektsioonide teke, süsteemne toime, mis mõjutab hüpotalamuse-hüpofüüsi-neerupealise süsteemi. Ülalmainitud kaasaegsete fluorivabade ravimitega on need kõrvaltoimed viidud miinimumini.
Farmaatsiaettevõtted püüavad mitmekesistada ravimvormide valikut ja toota GCS-i salvide, kreemide ja losjoonide kujul. Rasvane salv, mis tekitab kahjustuse pinnale kile, põhjustab infiltratsiooni tõhusamat resorptsiooni kui teised ravimvormid. Kreem leevendab paremini ägedat põletikku, niisutab ja jahutab nahka. Losjooni rasvavaba põhi tagab selle hõlpsa jaotumise peanaha pinnal ilma juukseid kleepumata.
Kirjanduse andmetel võib näiteks mometasooni kasutamisel 3 nädala jooksul saavutada positiivse raviefekti (löövete arvu vähenemine 60–80%) peaaegu 80% patsientidest. V. Yu. Udzhukhu sõnul on hüdrokortisoonbutüraadi kasutamisel võimalik saavutada kõige soodsam "tõhususe/ohutuse" suhe. Selle ravimi kasutamisel väljendunud kliiniline toime on kombineeritud hea talutavusega - autorid ei täheldanud kõrvaltoimeid ühelgi ravi saanud patsiendil, isegi kui seda manustati näole. Teiste kortikosteroidide pikaajalisel kasutamisel oli kõrvaltoimete tekkimise tõttu vaja ravi katkestada. B. Bianchi ja N. G. Kochergini sõnul näitas mometasoonfuoraadi ja metüülprednisoloonatseponaadi kliinilise kasutamise tulemuste võrdlus nende ravimite sama efektiivsust välispidisel kasutamisel. Mitmed autorid (E. R. Arabian, E. V. Sokolovsky) pakuvad välja psoriaasi etapiviisilise kortikosteroidravi. Soovitatav on alustada välist ravi kortikosteroide sisaldavate kombineeritud ravimitega (näiteks beetametasoon ja salitsüülhape). Sellise ravi keskmine kestus on umbes 3 nädalat. Seejärel toimub üleminek puhtale GCS-le, eelistatavalt kolmandale klassile (näiteks hüdrokortisoonbutüraat või mometasoonfuroaat).
Patsiente köidab steroidravimite kasutamise lihtsus, võime kiiresti leevendada haiguse kliinilisi sümptomeid, juurdepääsetavus ja lõhna puudumine. Lisaks ei jäta need ravimid riietele rasvaseid plekke. Nende kasutamine peaks aga olema lühiajaline, et vältida haiguse kulgu halvenemist. Steroidsete salvide pikaajalisel kasutamisel tekib sõltuvus. Kortikosteroidide järsk ärajätmine võib põhjustada nahaprotsesside ägenemist. Kirjandus näitab erinevat remissiooni kestust pärast paikset ravi kortikosteroididega. Enamik uuringuid näitab lühiajalist remissiooni - 1 kuni 6 kuud.
Psoriaasi puhul on kõige tõhusamad steroidhormoonide kombinatsioonid salitsüülhappega. Salitsüülhape oma keratolüütilise ja antimikroobse toime tõttu täiendab steroidide dermatotroopset toimet.
Kortikosteroidide ja salitsüülhappega kombineeritud losjooni on mugav kanda peanahale. Autorite sõnul ulatub kombineeritud ravimite efektiivsus 80-100% -ni, samas kui naha puhastamine toimub väga kiiresti - 3 nädala jooksul.
Kokkuvõtteks olgu öeldud, et praktikas peab arst alati otsustama, kas kasutada ainult väliseid ravimeetodeid või määrata need koos mis tahes süsteemse raviga, et suurendada ravi efektiivsust ja pikendada remissiooni.






















